董卫医生的科普号
- 精选 小儿心脏手术可以安全又美观
 董卫 副主任医师 上海儿童医学中心 心胸外科3359人已读
董卫 副主任医师 上海儿童医学中心 心胸外科3359人已读 - 精选 董医生教您处理先心术后宝宝发热?
先天性心脏病术后发热并不可怕。 手术后发烧是术后常见症状,发现孩子发热不要害怕,术后导致发烧的原因有很多,小儿体温调节中枢发育不完善,调节能力相对较差,剧烈活动、哭吵、室内温度过高等都会引起发热,术后发热的原因还有脱水热、术后吸收热、肺部感染、伤口感染、泌尿道感染、血栓等原因,在医院术后会检查血常规、胸部平片、高热血培养等病原学等检查。我们会给予对症的抗感染治疗,对于发热的治疗也不是一蹴而就的,发热会有个逐渐恢复的过程。 假如已经出院回家怎么办?出院回家后建议自行准备温度测量仪,口温、耳温、肛温相对准确,其中肛温相对温度高0.5℃,所以肛温大于38度才是发热,大于39度为高热。假如孩子出现发热千万不要用捂出汗的方法,正确的治疗方法是先选择物理降温,减少异物的遮盖,让孩子充分的散热,可以给予冰冰贴、冰袋、擦身等方法降低体温,当温度大于38.5℃建议采用退热药物处理,建议布洛芬或乙酰氨基酚等使用,若孩子反复超过38.5℃建议来医院就诊,切记,高热不能拖,小儿高热甚至会出现惊厥等症状。
董卫 副主任医师 上海儿童医学中心 心胸外科3419人已读 - 论文精选 室隔完整型肺动脉闭锁的镶嵌治疗
上海交通大学附属上海儿童医学中心心胸外科 上海200127董卫 张海波 徐志伟 刘锦纷摘要 目的:总结室隔完整型肺动脉闭锁及重度肺动脉狭窄接近闭锁患儿在开胸非体外循环下肺动脉瓣穿刺球囊扩张的镶嵌治疗经验。方法:回顾性分析2009.01-2011.02我院收治的室隔完整型肺动脉闭锁行肺动脉瓣穿刺球囊扩张术,病例11例,记录手术资料和术后监护数据,平均年龄50天,平均体重4.3kg,最小体重2.7kg,最小年龄4天。结果:9例室隔完整型肺动脉闭锁,2例重度肺动脉狭窄接近闭锁,右室发育尚可,三尖瓣Z值大于-2,全组均采用开胸术非体外下穿刺球囊扩张肺动脉瓣,手术无死亡。术后SPO2基本都能达到90%,无球囊扩张相关并发症。2例患儿出现低心排,1例术后3天延迟关胸;无住院死亡。平均随访3月,所有患儿均仍伴有轻-中度肺动脉狭窄,1例患儿因术后肺动脉狭窄再次行右室流出道补片扩大手术。结论:开胸情况下穿刺球囊扩张肺动脉瓣,可避免传统手术纠治需心室切口、心室内肌束切开,对心功能影响大缺点;可消除常规外科手术体外循环对于心功能影响,以及避免导管产生并发症,提高操作的安全性和成功率。关键词:镶嵌治疗;球囊扩张;肺动脉闭锁伴室间隔完整Hybrid Approaches for Pulmonary Atresia with Intact Septum Shanghai Jiao Tong University Medical School affiliatedShanghai Children’s Medical Center, Shanghai 200127 PR ChinaDong Wei Zhang Haibo Xu Zhiwei Liu JinfenAbstract Objective: Hybrid pediatric cardiac surgery is an emerging field that combines skills and techniques used by pediatric cardiac surgeons and interventional pediatric cardiologists. The aim of our study was to demonstrate the management of Pulmonary Atresia with Intact Septum in Neonates. Methods: Between Jan. 2009 and Feb. 2011 consecutive neonates and infants were hospitalized. Under continuous TEE guidance and via a median sternotomy. The best location for RVOT puncture is chosen. The PV is punctured using an 16G needle, and an guide wire is passed through the PV to support the balloon catheters with balloon diameters reaching. Results: All patients underwent the hybrid approach repair were still with mild to moderate pulmonary stenosis and all survived. The SPO2 of majority were detected over 90%. One required Blalock-Taussig shunt for severe systemic oxygen desaturation. one needed a RVOT patch for the rapid peak velocity of the RVOT. Conclusion: Pulmonary valvuloplasty using a hybrid technique proved effective in neonates with PAIVS. It achieving the goals of establishing adequate pulmonary blood flow, encourages further growth of the tricuspid valve and right ventricular cavity with less invasiveness less trauma and more safety.Key Words: Hybrid;Pulmonary Atresia with Intact Septum;Balloon dilation 室间隔完整型肺动脉闭锁(Pulmonary atresia with intact septum, PAIVS)是新生儿复杂先心病,需要在出生后不久急诊,手术病死率高。随着医学的发展,对PAIVS的治疗方法各执一词,早期患儿如何干预成为比较重要的焦点,传统手术治疗与导管介入治疗成为两种主要方法,但因其各有利弊目前尚无统一治疗原则。本文旨在通过对PAIVS患儿的回顾性分析,总结镶嵌治疗在PAIVS治疗中的效果和经验。一般资料本中心自2009年1月至2011年2月收治的室隔完整的肺动脉闭锁,以及重度肺动脉狭窄(接近闭锁)的患儿。入组患儿11例,其中新生儿8例,婴幼儿3例,平均年龄50天,平均体重4.3kg,最小体重2.7kg,最小年龄4天,全组均在胸部正中切口,心脏不停跳,以及非体外循环下,经右室流出道距肺动脉瓣口1-1.5cm荷包缝线,使用16号静脉穿刺针,经TEE引导下穿过闭锁瓣口,导入引导钢丝及鞘管,从而扩张球囊,TEE指导下反复扩张数次,退出球囊,TEE检查过瓣前向血流情况。记录所有患儿手术资料,包括手术操作技巧及围术期监护数据,如呼吸机使用时间、监护室观察时间及术后并发症,左右患儿术后3月随访一次。结果术前所有患儿三尖瓣Z值大于-2,其右心室均具备3部分(即流入道、小梁部和流出道),冠状动脉无明显异常,没有右室依赖的冠状循环,所有患儿术前均应用前列腺素E1,其中5例给予术前呼吸机辅助呼吸维持,纠正代谢性酸中毒,术前SPO2 65%±5%前术前超声显示患儿均有肺动脉总干。手术早期无死亡,存活率100%。无直视镶嵌治疗相关不良事件。2例患儿出现低心排,一例给予腹膜透析后好转,术后SPO2达到90%±4%,仅有一例患儿因缺氧给予BT手术,患儿平均呼吸机使用72小时±4小时,CICU逗留6天±1.4天,1例PDA自行关闭。术后随访患儿目前都保持轻到中度肺动脉狭窄。术后一周后随访一次后,平均每3月随访一次,平均随访时间8月±3月,其中1例患儿因术后复查超声显示跨瓣最大流速>5m/s,于镶嵌治疗后6月再次行右室流出道补片扩大,术后流速逐渐下降,目前恢复良好压差<20mmHg,目前所有患儿都存在轻到中度肺动脉狭窄,生长发育较良好。图释:左图RV为右室, MPA为主肺动脉,PV显示处为肺动脉瓣闭锁右图可见经穿刺球囊扩张后经过肺动脉瓣的血流讨论PAIVS是相对较少的先天性心脏病,其发病率占先心病的2 %,属于导管依赖型青紫性先心病,相当数量的患儿需要在新生儿期手术干预。早期文献报道死亡率超过40% ,长期生存率低于25%[1],通过医学技术的进步,目前PAIVS的死亡率从以前的56%下降至16%[2]。对于该疾病的治疗一直是个难题,治疗方法及手术术式选择有一定争议[3,4]。常规PAIVS首先是维持动脉导管开放,防止发生严重缺氧及代谢性酸中毒,按照患儿三尖瓣、右室发育以及是否冠状动脉右室依赖选择手术方法。若患儿右室和三尖瓣发育很差或属于右室依赖性冠状动脉,最好选择单心室修补Fontan手术途径或者一个半心室修补。也有报道显示根据三尖瓣Z值、右室和左室长度比以及二、三尖瓣瓣环之比来选择单双心室修补途径[5]。近年来通过医学技术的进步和发展,肺动脉闭锁的患儿生存率有所上升,但手术治疗5年生存率仍只有60%[6]。 1938年Gross等首先成功地进行结扎动脉导管, 1966年,Rashkind等首先应用头端带有球囊导管进行球囊房间隔造口术可谓是外科和介入的鼻祖,而2002年,Hjortdal成功地把外科技术和介入治疗联合在一起,开创了镶嵌治疗(hybrid therapy)的先河。镶嵌治疗在实时影像学支持下,可以缩短或避免体外循环时间,具有创伤小,治疗及时,准确度高的特点,尤其适合心导管介入或外科技术单独无法取得满意结果的病种和情况。镶嵌治疗的提出和应用改变了先心外科传统治疗模式。PAIVS治疗争议主要在于早期治疗方法的选择。改善缺氧,促使右室逐步发育以及肺动脉提供足够的血流是摆在医生面前主要问题。右室流出道补片扩大,体肺分流手术等传统手术在治疗肺动脉闭锁中维持了相当一段时间,Mayo Clinic医院的Greenwold[7]阐述了PAIVS的病例分型,并提出右心室发育较好的类型中肺动脉瓣切开是比较合适的手术方法。自从1991年Qureshi及其同事报道了在激光辅助下,经导管球囊扩张治疗PAIVS,经导管球囊扩张逐渐成为治疗肺动脉闭锁中疏通右室流出道的应用方法。PCCC[8](Pediatric Cardiac Care Consortium)对于1039名PA/IVS的新生儿统计中报道,1982-1986至2002年-2006年在院死亡率从22%下降至10%,其中右室流出道疏通患者死亡率达到18%,而采用球囊扩张肺动脉瓣成形术的225患儿中仅有3人死亡。导管介入治疗因创伤小,避免体外循环对于患者的损伤、以及低死亡率逐渐被接受的同时也存在一定的问题。有报道显示[9],单纯激光导引下肺动脉瓣切开有效率达到67%,但激光发射器以及护目镜价格较为昂贵。新生儿或婴儿期有严重症状的肺动脉瓣狭窄或主动脉缩窄,经皮介入因径路和血管大小常有破裂、穿孔、断离和乳头肌或腱索损伤,甚至材料脱落等并发症发生 [10] 。同时通过导管行肺动脉瓣切开术相对治疗难度较大,失败率较高[11]。Jou-kou Wang[12]等对35例PAIVS婴幼儿进行了经导管肺动脉瓣切开术,发现虽然手术对肺动脉瓣切开有一定效果,右心室收缩压从119 ± 22 降至 54 ± 13 mmHg,因为术后低氧及右室漏斗部狭窄,其中7名患儿需要进行右室流出道补片扩大,另2名需要行体肺分流手术。引起的死亡率和并发症仍是需要注意的,该组患儿中有4名患儿因心包填塞等原因没有完成介入治疗。并有一人因心包填塞早期死亡。激光伴肺动脉瓣球囊扩张还会在术中产生室上性心动过速。同时有文章报道虽然有一部分患儿可以通过传统导管下肺动脉切开缓解,但仍有大部分右室发育不良的患儿需要体肺分流术缓解低氧[13]。采用术中经皮球囊扩张或支架成形可避免上述不利因素,同时也避免体外循环的影响。对于依赖动脉导管的病种如PAIVS,尤其是肺动脉瓣膜为纤维膜性闭锁的病例,应用导引钢丝硬头、射频消融或激光等方法进行瓣膜打孔,重建肺动脉与右心室的连接,进而应用球囊导管扩张肺动脉瓣。如果动脉血氧饱和度不满意,可以经肺总动脉放置动脉导管支架,提供额外肺血流。否则可以同时结扎动脉导管。开胸情况下穿刺球囊扩张肺动脉瓣,可避免传统手术纠治需心室切口、心室内肌束切开,对心功能影响大缺点;可消除常规外科手术体外循环对于心功能影响,以及避免导管肺动脉切开产生并发症,提高操作的安全性、准确性和成功率[14]。本组病例术中无需心肌切开、无需体外循环、术后恢复预后相对较好、没有术后死亡、手术室滞留时间较短、术后随访情况可等各方面显示镶嵌治疗在PAIVS治疗中比较有效。本组为回顾性小样本研究,至于镶嵌治疗的指征,是否需要同时行BT手术,以及术后单双心室修补的选择可能还需要更大样本的研究和随访。当然术中经皮球囊扩张治疗方法的选择与患者右室发育程度有很大关系,如何正确评估右室发育程度显得尤为关键。三尖瓣Z值以及左右心室面积之比对于右室心腔评估有非常密切的关系,同时肺动脉瓣Z值是可以预测肺动脉瓣切开术结果有效性的指标,三尖瓣Z值>-0.1,肺动脉瓣Z值>-4.1,右室和左室之比>0.65是评估单独使用介入肺动脉瓣切开有效与否的方法。当患者三尖瓣Z值<-0.8, 肺动脉瓣Z值<-4.2,右室和左室之比<0.54,术中经皮球囊扩张可同时行右室流出道补片扩大或者行BT分流手术。综上所述镶嵌治疗术中经皮球囊扩张治疗PAIVS相对于单纯心导管造影肺动脉瓣切开,更加直视,手术的准确性、安全性和可操作性要远超过经腹股沟或者颈内静脉。使手术简化、安全、尤其适用于新生儿。为患儿进一步二期纠治提供良好条件。参考资料:1. Coles JG, Freedom RM, Lightfoot NE, et al. Long-term results in neonates with pulmonary atresia and intact ventricular septum. Ann Thorac Surg 1989,Feb;47(2):213–72. Fabiano Farto Viana, Satsuki Fukushima, Andrew Julian Burnett Clarke,et al. Long-term Results of the Treatment of Pulmonary Atresia with Intact Ventricular Septum Heart, Lung and Circulation 2011;20:54–553. Mi YP, Chau AK, Chiu CS, et al. Evolution of the management approach for pulmonary atresia with intact ventricular septum. Heart 2005 May;91(5):657-634. Butera G Is there any difference between surgical outflow reconstruction and transcatheter valvotomy in patients with pulmonary atresia with intact ventricular septum? J Thorac Cardiovasc Surg. 2006 Aug;132(2):4445. Roman KS, Fouron JC, Nii M, et al. Determinants of Outcome in Fetal Pulmonary Valve Stenosis or Atresia With Intact Ventricular Septum. Am J Cardiol. 2007 ;99:699 –7036. Ashburn DA, Blackstone EH, Wells WJ, et al. Determinants of mortality and type of repair in neonates with pulmonary atresia and intact ventricular septum. J Thorac Cardiovasc Surg 2004 ;127: 1000–87. Greenwold WE, et al. A clinico-Pathologic Study of Congenital Tricuspid Atresia and of Pulmonary Stenosis or Pulmonary Atresia with Intact Ventricular Septum. Thesis, University of Minnesota, November 19558. James H. Moller Operative and interventional procedures in 1039 neonates with pulmonary valvular atresia and intact ventricular septum A multi-institutional study.Pediatric Cardiology 29 (2010) 15–189. Gibbs JL, Blackburn ME, Uzun O, et al. Laser valvotomy with balloon valvoplasty for pulmonary atresia with intact ventricular septum: five years’experience. Heart 1997;77:225–810. Pass RH, Hsu DT, Garabedian CP, et al. Endovascular stent implantation in the pulmonary arteries of infants and children without use of a long vascular sheath.Catheter Cardiovasc Interv.2002,55:505-911. Asnes JD, Fahey JT. Novel catheter positioning technique for atretic pulmonary valve perforation. Catheter Cardiovasc Interv 2008;71:850–212. Jou-kou Wang, et al. Outcomes of Transcatheter Valvotomy in Patients With Pulmonary Atresia and Intact Ventricular Septum. Am J Cardiol 1999;84:1055–106013. Gary K, Lofland Pulmonary atresia with intact ventricular septum: A brief overview of management strategies and rationale. Progress in Pediatric Cardiology 26 (2009) 55–5914. Lin MC, Wei HJ, Fu YC, et al. A novel hybrid therapy for pulmonary atresia with intact ventricular septum. Int J Cardiol. 2010 Oct 29;144(3):438-9
董卫 副主任医师 上海儿童医学中心 心胸外科5384人已读 - 义诊活动 先心手术忙呀忙
 董卫 副主任医师 上海儿童医学中心 心胸外科181人已观看
董卫 副主任医师 上海儿童医学中心 心胸外科181人已观看 - 图文文章 新冠病毒感染会导致儿童心肌炎吗?
近期很多家长会焦虑孩子感染新冠的问题,鉴于目前的病毒传播力度,全家团灭是比较常见情况。从目前数据来看,虽然可能出现高热惊厥等儿童特有问题,但整体而言新冠对于孩子影响相对较小,目前中国流行的奥密克戎毒株
 董卫 副主任医师 上海儿童医学中心 心胸外科881人已读
董卫 副主任医师 上海儿童医学中心 心胸外科881人已读 - 学术前沿 先心病孩子得了新冠危险吗?
近日,国际权威期刊《frontiersInCardiovascularMedicine》(Q2影响因子5.848)在线发布了国家儿童医学中心(上海)/上海儿童医学中心胸外科、感染科联合团队题为“InfectionwiththeSARS-CoV-2Omicronvariantinchildrenwithcongenitalheartdisease:AcaseseriesstudyduringShanghaiepidemic(先天性心脏病患儿感染SARS-CoV-2奥密克戎变异株:上海疫情期间的病例研究)”的临床研究成果。2022年2月下旬起,上海出现一波SARS-CoV-2感染疫情,601942名患者被诊断为SARS-CoV-2感染。在上海疫情期间,18岁以下的患者,其中包括了十多位先天性心脏病术后患儿,被收入上海交通大学医学院附属上海儿童医学中心的隔离病房。在抗疫工作的同时,团队收集并分析了先心术后患儿的基本特征、临床症状、病程转归、实验室检查和胸部影像学检查。自2020年以来,SARS-CoV-2大流行在不同程度危及先心病术后患儿的安全,此项研究对探索SARS-CoV-2爆发期间先心病患儿感染后的治疗和转归具有积极影响。本研究回顾了2022年4月1日至2022年5月31日期间在我中心隔离病房收治的625名患者。本研究纳入了13例(2.08%)先心病患者,平均年龄为1.1岁(0.16-14岁)。其中,术前治疗3例,术后治疗10例。根据病情的严重程度,1例患者被诊断为中度型,其余12例患者被诊断为轻度型。临床症状多与呼吸道感染相关,包括13例发热(100%),8例咳嗽(61.8%),5例产痰(38.5%),1例呼吸短促(7.7%)等。所有患者均成功出院,核酸检测需要16.4±2.9天才能获得周期阈值(CT)值≥35,住院时间17.5±3.6天本研究是首个针对先心病儿童SARS-CoV-2奥密克戎变异株感染临床特征的单中心病例系列研究,对于先心病儿童,SARS-CoV-2奥密克戎变异感染多表现为轻度上呼吸道症状,胸部影像学阴性或轻度改变。在隔离病房对基础疾病进行适当治疗,即使经过长时间住院,患者也可能获得良好的结果。在文章发表的同时,我们再次真挚感谢在疫情期间义无返顾援护抗疫的每一位医务人员,以及那时我院隔离病房、发热门诊共同奋斗的小伙伴们,正是你们的坚守,才有了此次阶段性的胜利。作者信息:该论文作者依次为上海交通大学医学院附属上海儿童医学中心心胸外科杨寅愉医生,上海交通大学医学院附属上海儿童医学中心胸外科监护室护士长吴怡蓓,上海交通大学医学院附属上海儿童医学中心胸外科张文医生,上海交通大学医学院附属上海儿童医学中心感染科曹清主任,上海交通大学医学院附属上海儿童医学中心胸外科主任张海波,上海交通大学医学院附属上海儿童医学中心院长张浩,上海交通大学医学院附属上海儿童医学中心胸外科董卫副主任
 董卫 副主任医师 上海儿童医学中心 心胸外科3945人已读
董卫 副主任医师 上海儿童医学中心 心胸外科3945人已读 - 诊后必读 先天性心脏病术后注意事项有哪些?
先天性心脏病术后注意事项 1.什么是先心病?先天性心脏病是指在胚胎发育时期由于心脏及大血管的形成障碍或发育异常引起的解剖结构异常。不同的先心病,采取的手术方式不同。我们研究发现家长们的正确照护会帮助孩子们尽快恢复,拥有较高的生活质量。 2.孩子回病房后如何进行喂养?术后的喂养非常重要,家长们既要保证营养的摄入,满足手术后营养的需求,同时,也要关注喂养不当可能会加重心脏负担。吃什么:食物种类优质蛋白(高热量)丰富维生素和适量纤维素的水果和蔬菜举例配方奶、蛋类、瘦肉、鱼类等苹果、青菜等 3.怎么吃心量多餐,按照求控制入量。举例低脂、脱脂奶菠菜、白菜、菜花、动物肝脏等 4.记24小时出入量的孩子该怎么记?1)入液量=补液+食物+水等。食物怎么记:母乳、配方奶/米粉:母乳需要使用吸奶器吸出用奶瓶计量,其它配方奶和米粉记录倒入的水量即水果、粥•汤面等富含水分的食物:使用专用电子秤,在孩子吃之前和吃之后对食物进行称重,两次重量相减即为本次进食的重量,根据下表中的常见食物水分表,换算为水份。例如:50g草莓的水份=50g90%=45ml.2)出量=大便+小便+汗液+引流量等。大小便怎么记使用污电子秤对尿不湿称重,使用过的尿布减去未使用的尿布重量即为此次大小便的重量。不用尿不湿的孩子使用尿杯计量。每次出入量的毫升数或克数均需记录在床尾的出入量记录单上,以便监测病情。 5.伤口与导管孩子身上的伤口怎么护理?住院期间会由护士为孩子换药(每周一、周四):一般伤口愈合时间为十天左右;注意伤口保持千燥,防止水、汤等漫湿纱布,注意观察伤口是否红肺,化肽,渗血,渗液,拔管后没2-3天进行一次换药,10-14天拆线,注意一般拆线是指引流管处。 6.拍痰1)孩子术后痰多无法咳出怎么办?孩子年龄较小:l 家长要多给孩子拍背或在孩子两侧背部轮流垫小枕头协助孩子翻身。l 拍背一般可在进食前30分钟进行。l 五指并拢自然向内弯曲,从两侧向中间,从下到上使用手腕的力量进行叩拍(可购买拍背器辅助)。孩子年龄较大:家长要教会孩子如何有效咳嗽,自行排出痰液。有效咳嗽:首先需要进行5-6次深而慢的呼吸,随之深吸一口气,屏气3-5秒,继而缩唇(撅嘴),缓慢地用嘴把气呼出,最后再深吸一口气屏气3-5秒,身体前倾,进行短促有力的咳嗷。注意:如果孩子因为伤口疼痛而不敢咳嗷,家长可以在孩子咳嗽时用双手从孩子的胸廓两侧缓慢用力向里挤压,这样可以減轻手术伤口的张力,减轻疼痛。如果孩子无法自行咳出痰液,我们可能会评估后对孩子进行吸痰操作。 7.心理1)感觉孩子手术之后变得非常难带,身心俱疲怎么办?孩子手术之后由于麻醉、疼痛以及对于治疗的抗拒等原因可能会变得吵闹、任性和不配合治疗,在照顾的过程中你可能会觉得身心俱疲。你可以这样做:与孩子互动:①善于与孩子沟通,帮助孩子了解住院的常规治疗内容②与孩子拟定一个行为契约:比如,若能配合治疗,就能帮助他实现一个愿望。在亲子互动中,多使用倾听、帮助解决问题等方法来提高孩子的合作性。②当孩子表现出勇于接受治疗时及时给予正向回应。针对自己:①多听一些舒缓的音乐,放松身心。②注意减少家庭及夫妻矛盾,懂得与其余家庭成员倾诉,现阶段互相支持才是最重要的。也可以向医护人员倾诉,我们都是非常好的倾听者。
 董卫 副主任医师 上海儿童医学中心 心胸外科353人已读
董卫 副主任医师 上海儿童医学中心 心胸外科353人已读 - 诊前须知 如何到上海儿童医学中心看先心病? ----先心病上海儿童医学中心就医指南《交通篇》
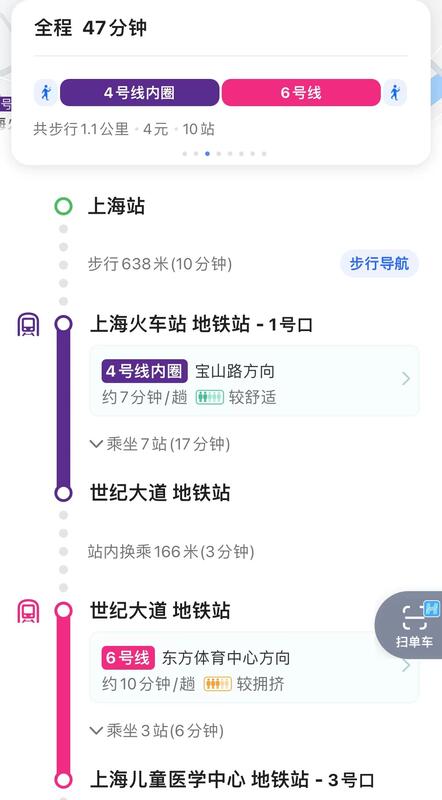
先心病上海儿童医学中心就医指南《交通篇》经过疫情的3月封控,上海的生活和医疗已经恢复正常,很多宝爸宝妈也打算准备为先心的孩子来看病了,董医生为了更方便患者就医,整理了一些到儿中心就医的就诊信息(2022.8.21)儿中心门诊、互联网医院门诊正常开放;急诊、发热门诊24小时开放。【外地来院】交通温馨提示:目前来沪的患者门诊可以凭72小时内核酸或24小时内抗原报告(以报告时间为准),规范佩戴口罩,配合扫描出示“场所码”等。1.自驾车:上海儿童医学中心地址在:上海市浦东新区东方路1678号,北园路2号门进入,医院有地下停车。2.假如您高铁或者飞机来上海,可以在或者站乘坐出租车,大约在100-150元左右,记得和司机说“浦东”的上海儿童医学中心。3.地铁:上海儿童医学中心是上海唯一一所以医院命名的医院,上海火车站南站和虹桥浦东机场至儿中心路线:上海虹桥站或浦东机场:地铁2号线+转地铁6号线。地铁二号线至世纪大道站换6号线东方体育中心方向,至上海儿童医学中心站下,三号口出,步行约50米到达儿中心上海站下车的宝爸宝妈们可以乘坐地铁四号线,至至世纪大道站换6号线东方体育中心方向,至上海儿童医学中心站下,三号口出,步行约50米到达儿中心乘车要求:72小时内内核酸阴性报告(以出报告时间为准)或者已经采集核酸检测证明(可以未出报告)
 董卫 副主任医师 上海儿童医学中心 心胸外科317人已读
董卫 副主任医师 上海儿童医学中心 心胸外科317人已读 - 经典问答 先天性心脏病什么时候治疗
得知孩子得了先天性心脏病,宝爸宝妈们往往比较焦虑,“孩子太小能不能承受这么大的手术、什么时候是比较好的手术时机?是不是会错过最佳手术时间?孩子没有症状是不是需要手术?”以下两个例子大家可以稍作参考:难
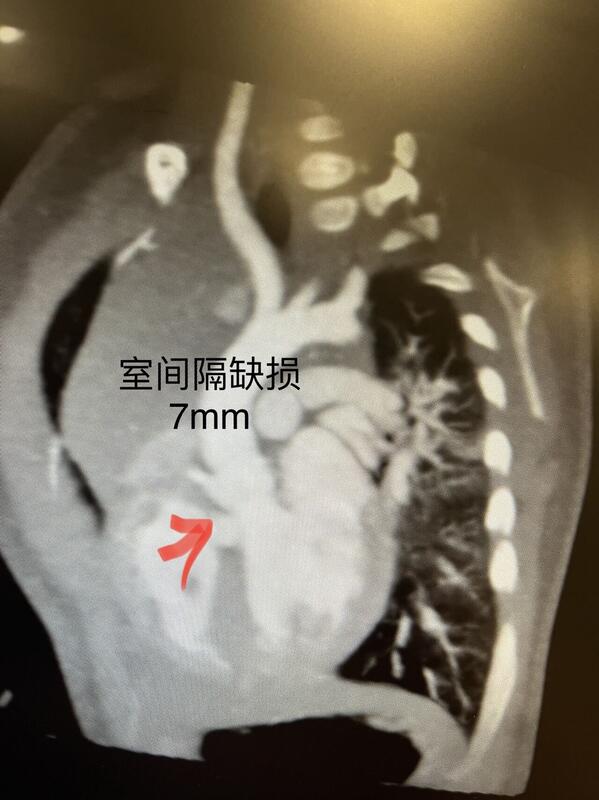 董卫 副主任医师 上海儿童医学中心 心胸外科877人已读
董卫 副主任医师 上海儿童医学中心 心胸外科877人已读 - 精选 什么是先天性心脏病内外科微创治疗
“董医生,先天性心脏病微创手术怎么做?”、“内科微创和外科微创什么区别?“先天性心脏病微创哪个好?”微创治疗安全吗?”、“我们孩子能不能微创?”、就大家关心的问题进行介绍,希望通过微创知识的了解,缓解焦虑的心情。 内科微创手术是指介入封堵手术,通常在大腿根部股动静脉穿刺置入导管,在影像设备的引导下远程将金属封堵器输送到缺损位置,通过封堵器将缺损进行左右两侧夹闭。 外科微创手术又称为腋下小切口手术,微创外科技术避免了传统手术胸骨切开的缺点,在不影响胸骨和肋骨的同时,沿用成熟的外科技术将缺损用缝线进行缝合。 首先,宝爸宝妈们不用太担心,不管是内科还是外科技术,治疗都已经比较成熟,成功率都很高(大于99%),两者治疗费也相仿,都需要在全麻下手术。 内科介入手术优点在于穿刺伤口在大腿根部比较隐蔽,避免了胸部伤口,避免了体外循环应用,术后恢复更快些,对术后残余分流、肌部室间隔缺损更为适合。由于应用封堵器将缺损夹闭,缺损的四周需要有足够多的组织,但不能有主动脉瓣、三尖瓣等结构,以免出现瓣膜影响和封堵器脱落、移位问题,适应症上对于患儿年龄、缺损大小、位置有一定要求,单发的小缺损会比较合适。值得注意的是在膜周室缺封堵的应用上,迟发性的三度传导阻滞是非常难以预估的风险。目前由于并发症的原因,欧美对于膜周室间隔缺损的封堵仍然持观望态度。有些家属也会有金属封堵器在体内长期放置的顾虑。 小儿心脏外科微创技术通常指腋下小切口技术,通过近5-10年的积累和开展,微创技术和配套的器械设备逐渐成熟和完备,目前我们中心微创外科手术例数迅速上升,也能达到传统开胸手术一样手术成功率(大于99%)。其优点在于能适用于绝大多数房间隔、室间隔缺损手术,包括多发的、位置不适合封堵的房间隔缺损,避免了胸骨正中切口对于胸骨稳定性影响,不会出现鸡胸漏斗胸问题,手术伤口在右侧腋下,比较隐蔽,手术采用直接缝合或者心包补片缝合,不存在金属残留等。缺点在于需要使用体外循环技术,住院一般在6-7天左右,同时侧开胸手术方式对医师技术要求比正中切口更高,医生需要有学习过程。值得注意是10岁以上大孩子由于腋下和心脏距离增加也会同时增加手术难度。 希望大家通过以上介绍对小儿心脏内外科微创手术有一定了解,解除您的担忧,若您有问题或者需要也可以进一步和我联系。 董卫 副主任 医学博士 上海儿童医学中心心外临床工作组组长,中国微创心血管外科专业委员会青年委员,互联网医疗心血管研究学组委员,渥太华医学院兼职教授,中国生物医学工程学会会员,UpToDate临床顾问,德国慕尼黑心脏中心担任高级访问学者,美国匹兹堡大学访问学者,擅长先天性心脏病微创小切口技术、心胸外科复杂手术,累积主刀心脏手术大于4000例,年手术量大于600例/年。 门诊时间: 每周三上午 心血管外科微创门诊 每周四下午 心胸外科微创门诊
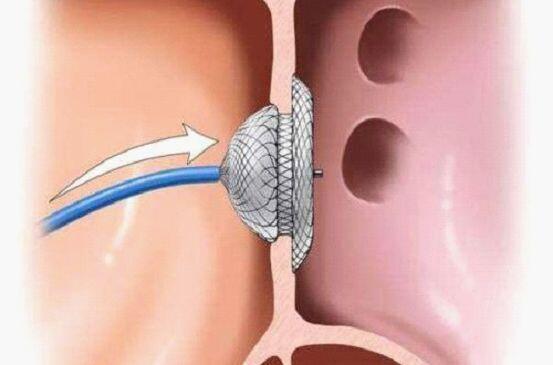 董卫 副主任医师 上海儿童医学中心 心胸外科1356人已读
董卫 副主任医师 上海儿童医学中心 心胸外科1356人已读






